Newsletter da Saúde |
- Como cuidar da pele oleosa
- Prótese não é sinônimo de dor e sofrimento
- Dor no cotovelo pode vir com a prática de movimentos repetitivos
- Cuidados na execução de exercícios evitam tendinite
- Saiba tudo sobre Fratura do Punho
- Diagnõstico funcional da Asma
| Posted: 31 Jul 2011 10:19 PM PDT Você sabia que a maior parte das pessoas no Brasil têm pele oleosa? É fácil reconhecer, depois de duas ou três horas da limpeza sua aparência já fica gordurosa e brilhante e apesar disso pode se desidratar facilmente. A oleosidade excessiva pode propiciar o aparecimento de cravos, comedões e outras formas de erupção cutânea. O que chamamos de pele mista também se enquadra aqui, no rosto aparecem duas regiões distintas, a primeira onde a pele é mais grossa, gordurosa e brilhante, que é a área conhecida como zona T (testa, queixo e nariz). No restante do rosto a pele é desidratada e sem elasticidade, região das bochechas e ao redor dos olhos, podendo descamar nas laterais do rosto. Como cuidar? A etapa mais importante do cuidado cosmético da pele oleosa é a limpeza, para remover o excesso de sebo, as células mortas e evitar a proliferação microbiana. A limpeza deve ser feita duas vezes ao dia, pela manhã e à noite, lavando a área afetada com sabonete líquido bactericida, que desobstrui os poros e combate as bactérias. Procure estes ingredientes no seu sabonete para pele oleosa - Alquil poliglucosídeos: são detergente suaves, que promovem a limpeza sem agredir a pele - Extrato de erva-cidreira (Cymbopogum citratus): tem ação antisséptica e refrescante, mantendo a pele limpa e livre de micro-organismos indesejáveis A seguir é fundamental a aplicação do tônico adstringente, de efeito anti-séptico, que ajuda a manter a pele livre da contaminação dos micróbios e mantém os poros limpos Procure estes ingredientes no seu tonificador para pele oleosa - Triclosan: que é um potente agente antibacteriano - Extrato de tangerina (Citrus spp), que também ajuda a reduzir a aparência dos poros Para finalizar, a aplicação da loção hidratante e protetora específica, contendo agentes secativos e sebo-estáticos, que absorvem a gordura excessiva e equilibram a pele. Procure estes ingredientes no seu hidratante para pele oleosa - Panteno: é uma pró-vitamina que mantem a maciez e textura agradável na pele - Extrato de melão (Cucumis melo), que ajuda a manter a água na pele, sem deixar um aspecto pegajoso |
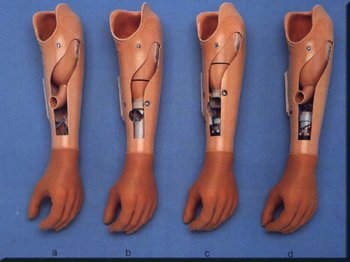
| Prótese não é sinônimo de dor e sofrimento Posted: 31 Jul 2011 08:39 PM PDT
Os amputados e seus familiares geralmente não apresentam conhecimentos sobre as próteses e todo o processo que deveria acontecer durante o período de reabilitação, principalmente quando se trata de um caso novo na familia. Antes mesmo de se iniciar uma protetização, é importante orientar ao portador de amputação quais cuidados devem ser tomados com a ferida cirúrgica, qual o melhor posicionamento que o membro amputado deve permanecer, qual a técnica correta do enfaixamento elástico compressivo e seu tempo de uso, como estimular a contração da musculatura remanescente do coto de amputação, como utilizar os auxiliares de marcha e também como decidir pelo tipo de prótese a ser utilizada. Em um mundo tão globalizado e com inúmeras opções de componentes para se confeccionar uma prótese, cabe ao especialista determinar o que é mais indicado para cada indivíduo e ao paciente questioná-lo sobre tal escolha. Por que deve ser utilizado determinado tipo de soquete, joelho ou pé mecânico? Os objetivos funcionais serão alcançados, possibilitando segurança e normalidade aos movimentos com a prótese? Haverá um acompanhamento inicial com reabilitadores? Profissionais especializados O conhecimento técnico para ajustes e regulagens dos pés e joelhos deve ser feito com propriedade, pois interfere diretamente na estabilidade e controle da prótese durante sua utilização. Agora pergunto aos senhores: Os profissionais do mercado estão preparados para toda esta nova tecnologia que surge com frequência? Informe-se previamente sobre a qualificação dos profissionais, pois alem da confecção da prótese será necessário um acompanhamento de fisioterapeutas para treinamento de marcha e ajustes dinâmicos. |
| Dor no cotovelo pode vir com a prática de movimentos repetitivos Posted: 31 Jul 2011 08:38 PM PDT A epicondilite lateral é um processo inflamatório na região lateral (de fora) do cotovelo, mais especificamente nos tendões desta região que se inserem em uma saliência óssea chamada de epicôndilo lateral (epicondilite lateral) e, apesar do nome popular "cotovelo de tenista", esta síndrome não é exclusividade dos praticantes deste esporte. Ela acomete também quem realiza qualquer outra atividade que exija movimentos repetitivos da mão e do punho, ou seja, a pessoa pode apresentar sinais e sintomas de cotovelo de tenista sem nunca ter praticado tênis.
"Atividades que envolvem tênis, digitação, tricô, pintura e instrumentos musicais podem desencadear o cotovelo de tenista, devido aos movimentos repetitivos." Sintomas Os sintomas mais comuns são dor ou aumento da sensibilidade na região lateral (parte de fora) do cotovelo com dificuldade para realizar movimentos, como o de virar uma maçaneta, apertar algum objeto, fechar a mão ou pressionar a parte de fora do cotovelo (no caso de acometer a mão direita, a pessoa sente dor até no ato de apertar a mão ao cumprimentar alguém). Na maioria das vezes a dor começa moderada e piora com o tempo e, embora o problema seja no cotovelo, muitas vezes ocorre irradiação da dor e o paciente fica com sensação de queimação no braço, antebraço e até no punho. Eventualmente pode-se realizar a infiltração de corticóide no local da dor para desinflamar mais rápido devendo-se evitar mais que uma infiltração. O tratamento com ondas pulsáteis é muito eficaz sendo utilizado nos casos mais graves ou nos atletas profissionais, visto que o custo elevado deste tratamento impossibilita a realização deste em todos os casos não havendo necessidade de tomar nenhum medicamento. Mesmo assim o paciente deverá seguir com orientações para evitar recidivas. o tratamento cirúrgico é excepcional e de custo muito superior ao tratamento com ondas pulsáteis mas, felizmente, com poucas complicações e alta eficácia também. Prevenção Algumas atitudes são importantes para a prevenção da epicondilite lateral-cotovelo de tenista, tais como, aquecer e alongar membros superiores antes de realizar atividades nas quais esses seguimentos (o antebraço, punho, mão e dedos) serão utilizados, alternar o uso das mãos para evitar o super uso (overuse), fortaler os músculos dos membros superiores e costas, executar corretamente as técnicas de esportes e de execução de atividades profissionais e, finalmente, caso ocorra dor após realizar alguma atividade, fazer aplicação de gelo. Fonte: Minha Vida UOL |
| Cuidados na execução de exercícios evitam tendinite Posted: 31 Jul 2011 08:36 PM PDT Conta a lenda que Aquiles, filho do rei Peleu e da rainha Tétis, tinha um único ponto vulnerável no corpo e ele ficava exatamente na altura do calcanhar, ao nível do tendão da parte posterior do tornozelo. Entretanto, para pessoas comuns, a dor e a inflamação neste local podem ter como causa frequente esforços prolongados e repetitivos, além de sobrecarga. Você sabia Um tênis inadequado para corrida e sobrecarga do treinamento podem ser causas da tendinite Fatores que favorecem a tendinite de Aquiles: Ao realizar o exame, encontramos dor ao apalpara parte mais baixa do tendão, de três a cincocentímetros acima de sua inserção. Também são atestados inchaço local, limitação dos movimentos e dificuldade para o início da corrida, que pode ser claudicante. Fonte: MSN - Minha Vida |
| Saiba tudo sobre Fratura do Punho Posted: 31 Jul 2011 07:04 PM PDT A articulação do punho é formada pelos dois ossos do antebraço (rádio e ulna), onde se apóiam 2 fileiras de pequenos ossos que formam a base para a saída dos dedos. Este conjunto todo é conectado por uma série de fibras chamadas ligamentos e tem a função de permitir o movimento de flexão e extensão, desvio para um lado e para o outro e rotação, permitindo que posicionemos a mão para as suas inúmeras funções. Ao sofrermos uma queda, em geral, temos o reflexo de nos protegermos com a mão espalmada. Isto faz com que todo o peso caia sobre o punho. De acordo com vários fatores, tais como: o jeito que caímos, altura da queda, resistência do osso ( a osteoporose costuma deixar a região do punho mais porosa) ocorre um tipo de fratura no punho. Algumas mais simples outras em vários fragmentos, como um copo que se despedaça no chão. Todos nós estamos sujeitos a esta fatalidade, as crianças que caem no playground, os jovens que caem praticando esporte, e os idosos que caem em casa. Em geral, com a fratura ocorre um desvio dos fragmentos para o dorso, associado com um achatamento do rádio, acarretando a deformidade e o inchaço pelo sangramento do osso quebrado. Existem alguns casos onde o osso perfura a pele - trata-se de uma fratura exposta - algo que requer um tratamento de urgência, com adequada limpeza, para evitarmos infecção no osso. Em outros casos pode ocorrer a compressão dos nervos que passam em direção á mão pelos fragmentos ósseos, causando diminuição de sensibilidade na ponta dos dedos. Na avaliação inicial de uma fratura é importante detectarmos na radiografia se a fratura atinge a articulação. As fraturas intra-articulares merecem uma atenção especial, pois o mínimo degrau entre os fragmentos vai atrapalhar a correta movimentação do punho. O próximo aspecto que devemos nos ater é o quanto o rádio encurtou – se ele grudar mais curto que o osso vizinho vai prejudicar o movimento de rotação e causar dor por impacto da ulna que ficará saliente. As fraturas sem desvio são tratadas com imobilização gessada. É importante que a imobilização, pelo menos no começo, bloqueie o cotovelo para evitar a rotação do antebraço. Nas fraturas com desvio é importante realizarmos a redução dos fragmentos da fratura. Na situação ideal isto deve ser realizado no centro cirúrgico sem sentir nenhuma dor e com a musculatura relaxada. Coloca-se a região fraturada sob a visão de um aparelho de radioscopia (que permite a visualização dinâmica da fratura em um monitor de televisão) possibilitando a redução adequada dos fragmentos da fratura. Existem casos onde não conseguimos reduzir a fratura pela presença de algo interposto entre os fragmentos ósseos (tendão, músculo, ligamento...). Nestes casos devemos abrir e retirar o que está impedindo a redução. Existem as fraturas que reduzidas, permanecem no lugar (fraturas estáveis). No entanto, existem fraturas que são reduzidas e não param no lugar (fraturas instáveis) devendo, portanto, serem reduzidas e fixadas no lugar de alguma forma para assegurar uma perfeita consolidação do osso. Atualmente temos dois métodos principais: A fixação com pinos (também chamados de fios de aço) que pode ser realizada por um furinho através da pele – fixando os fragmentos ósseos. Trata-se de um método bastante utilizado em fraturas do punho instáveis em crianças. Tem a vantagem de ser pouco invasivo e manter a redução da fratura enquanto o organismo do paciente vai providenciando a consolidação. Após o período de aproximadamente 06 semanas, quando a radiografia de controle assinala que o osso já "grudou" eles são retirados. A desvantagem é que eles não são muito resistentes sendo necessário manter a imobilização incluindo o cotovelo. A fixação com placa e parafusos é um método que vem se destacando por proporcionar uma fixação bastante rígida dos fragmentos, permitindo a movimentação mais precoce, cerca de duas semanas após a cirurgia retiram-se os pontos e utiliza-se apenas uma "órtese" com velcro imobilizando somente o punho. Tem a vantagem de possibilitar uma reabilitação mais precoce, evitando rigidez da articulação e atrofia da musculatura. Produz uma cicatriz de certa forma oculta na face palmar do punho (o lado social da mão é o dorso ). Seja qual for o método escolhido, o objetivo é restaurar a função do punho com boa amplitude de movimento e recuperação da força. |
| Posted: 31 Jul 2011 04:26 AM PDT O diagnóstico da asma deve ser baseado em condições clínicas e funcionais. Diagnóstico clínico (D) • um ou mais dos seguintes sintomas: dispnéia, tosse crônica, sibilância, aperto no peito ou desconforto torácico, particularmente à noite ou nas primeiras horas da manhã; • sintomas episódicos; • melhora espontânea ou pelo uso de medicações específicas para asma (broncodilatadores, antiinflamatórios esteróides); • diagnósticos alternativos excluídos.
Perguntas que devem ser feitas aos pacientes (ou pais) para o diagnóstico clínico de asma: • tem ou teve episódios recorrentes de falta de ar? • teve alguma crise ou episódios recorrentes de sibilância? • tem tosse persistente, particularmente à noite ou ao acordar? • acorda por tosse ou falta de ar? • tem tosse, sibilância, aperto no peito após atividade física? • apresenta tosse, sibilância ou desenvolve aperto no peito após exposição a alergênios como mofo, poeira de casa e animais ou irritantes como fumaça de cigarros e perfumes, ou após resfriados ou alterações emocionais como risada ou choro? • usa alguma medicação quando os sintomas ocorrem? Com que freqüência? • os sintomas são aliviados quando a medicação é usada?
Diagnóstico funcional Espirometria • obstrução das vias aéreas caracterizada por redução do VEF1 (inferior a 80% do previsto) e da relação VEF1/CVF (inferior a 75%); • diagnóstico de asma é confirmado pela presença de obstrução ao fluxo aéreo que desaparece ou melhora significativamente após broncodilatador (aumento do VEF1 de 7% em relação ao valor previsto e 200 ml em valor absoluto, após inalação de beta-2 agonista de curta duração) 2(D).
Testes adicionais (quando a espirometria for normal) • teste de broncoprovocação com agentes broncoconstritores (metacolina, histamina, carbacol) para demonstrar a presença de hiperresponsividade brônquica3(B); • medidas de VEF1 antes e após o teste de exercício, demonstrando-se após o esforço queda significativa da função pulmonar (acima de 10% a 15%) 4(B); • medidas seriadas do pico do fluxo expiratório (PFE) auxiliam no diagnóstico de asma quando demonstra-se variabilidade aumentada nos valores obtidos pela manhã e à noite (acima de 20% em adultos e de 30% em crianças) 3(B). Comentário Utilizando-se de alguns dados obtidos no diagnóstico clínico e funcional, a asma pode ser classificada segundo sua gravidade (Quadro 1). Há variações na gravidade da asma, também correlacionadas à freqüência de uso de broncodilatador (B2), classe de medicação necessária para o controle, dose de corticóide inalatório utilizada, número de hospitalizações5(A).
|
| You are subscribed to email updates from Notícias da Saúde To stop receiving these emails, you may unsubscribe now. | Email delivery powered by Google |
| Google Inc., 20 West Kinzie, Chicago IL USA 60610 | |



Nenhum comentário:
Postar um comentário